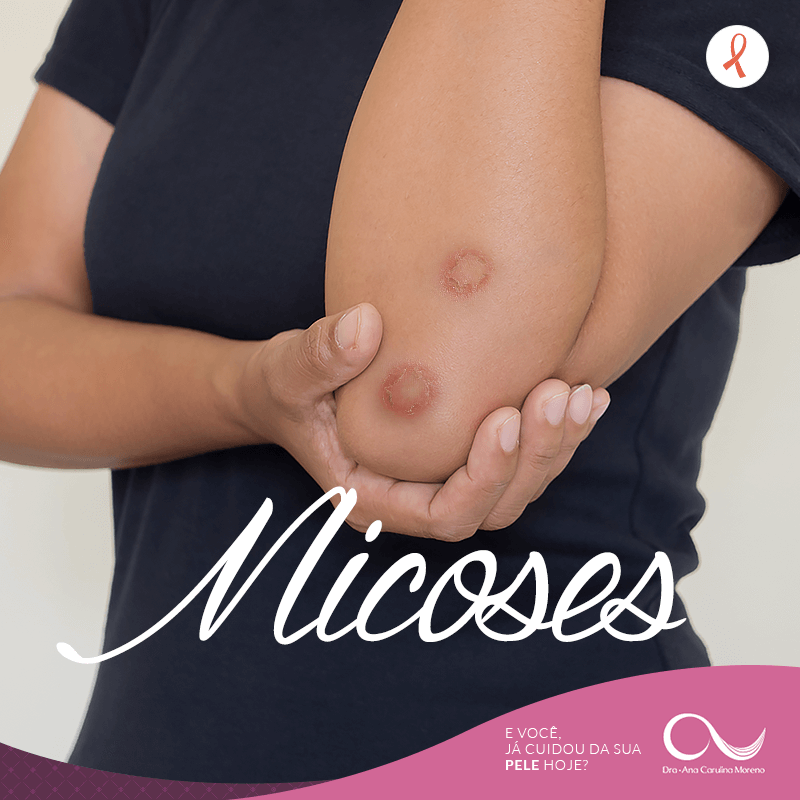
Tínea (ou impinge) é o nome dado às micoses de pele, couro cabeludo e unhas causadas por dermatófitos (sobretudo Trichophyton, Microsporum e Epidermophyton); assim, as lesões tendem a ficar nas camadas superficiais da pele e, portanto, não são graves na maioria dos casos, mas exigem tratamento correto para evitar recidivas e contágio.
Como a apresentação muda conforme o local, você pode notar placas anulares com borda ativa e centro mais claro (tínea corporal), descamação no couro cabeludo com falhas (tínea capitis), fissuras entre os dedos (pé de atleta) ou manchas escuras nas palmas/plantas (tínea nigra). Além disso, umidade, calor e compartilhamento de objetos facilitam a transmissão; desse modo, higiene e secagem cuidadosa são essenciais.
Neste guia, você vai entender o que é a tínea, quais são os sintomas, os tipos mais comuns, como diagnosticar e como tratar; além disso, verá diferenciais com dermatite atópica, psoríase e impetigo para, portanto, tratar com segurança e interromper o ciclo de contágio.
O que é tínea
É uma infecção fúngica superficial que coloniza pele, couro cabeludo e unhas; portanto, o manejo combina antifúngico apropriado, redução de umidade e medidas para evitar reinfecção.
Tínea: sinais e sintomas típicos
Placas arredondadas com borda ativa escamosa e centro mais claro, coceira, descamação e, em tínea capitis, falhas no cabelo e, às vezes, quérion doloroso.
Quem tem mais risco
Ambientes quentes/úmidos, suor retido, roupas apertadas, academias e piscinas; além disso, crianças (capitis), atletas (pedis) e pessoas com diabetes/obesidade apresentam maior risco.
Tínea: tipos e principais características
Tinea corporis (corporal)
Placas anulares pruriginosas em tronco e membros, com borda elevada e centro mais claro; assim, a borda ativa é o alvo do tratamento tópico.
Tinea pedis (pé de atleta)
Descamação e fissuras entre os dedos e/ou planta; portanto, secagem rigorosa e troca de meias são tão importantes quanto o antifúngico.
Tinea cruris (virilha)
Placas eritemato-escamosas dolorosas/pruriginosas que poupam o escroto; desse modo, roupa leve e pós secativos ajudam a prevenir recidiva.
Tinea capitis (couro cabeludo)
Escamas e falhas de cabelo; em alguns casos, quérion inflamado. Em geral, requer antifúngico oral e xampu adjuvante.
Tinea unguium (onicomicose)
Unhas espessas e amareladas, friáveis; assim, o tratamento pode ser tópico prolongado ou sistêmico conforme extensão.
Tinea nigra
Manchas castanho-escuras nas palmas/plantas sem inflamação; portanto, responde bem a antifúngicos tópicos.

Como reconhecer: “borda ativa”, coceira e padrão em anel
Primeiramente, observe lesões anulares com crescimento periférico e centro mais claro, frequentemente pruriginosas. Em pés, note fissuras/escamas interdigitais; na virilha, placas dolorosas que poupam o escroto; no couro cabeludo, descamação com falhas de cabelo.
Diferencie de dermatite atópica (eczema em dobras sem borda ativa), psoríase (placas bem delimitadas com escamas espessas) e impetigo (crostas melicéricas dolorosas); assim, evita-se o uso inadequado de corticoide isolado, que piora micoses.
Quando houver dúvida, a confirmação é simples com raspado micológico (KOH) e, em alguns casos, lâmpada de Wood/cultura; portanto, procure avaliação se as placas forem atípicas, extensas ou recorrentes.
“Teste” de sintomas: quando suspeitar de tínea
Use o checklist como triagem; entretanto, somente a avaliação médica confirma o diagnóstico e orienta a terapia correta.
- Placa arredondada com borda ativa e coceira que expande nas semanas;
- Descamação entre os dedos do pé com fissuras e mau cheiro após treino;
- Virilha com lesões dolorosas que poupam o escroto e pioram no calor;
- Couro cabeludo com falhas de cabelo/escamas ou nódulo inflamado (quérion);
- Unhas espessas, opacas e friáveis que descolam das pontas;
- Manchas escuras lisas em palmas/plantas sem dor ou coceira.
Se você marcou vários itens, procure diagnóstico; desse modo, iniciamos o antifúngico adequado e quebramos a cadeia de transmissão em casa e na academia.


Diagnóstico: clínica + exame direto (KOH) e, se preciso, cultura
O diagnóstico costuma ser clínico; entretanto, raspado de pele/unha/cabelo com KOH confirma a presença de hifas. Em tínea capitis, a lâmpada de Wood pode ajudar; além disso, culturas definem espécie quando a resposta ao tratamento é incomum.
Como eczemas, psoríase e pitiríase versicolor podem confundir, o exame direto antecipa o acerto terapêutico; assim, evitamos uso de corticoide isolado, que mascara a lesão e perpetua a infecção (tinea incognito).
Na prática, o teste é simples e rápido: o profissional raspa de leve a bordinha da mancha (não dói) e olha a amostra no microscópio. Para ajudar, evite passar cremes na área por 2–3 dias antes da consulta; além disso, não corte as unhas “no toquinho” se a suspeita for na unha. Em alguns casos, pode ser necessário um exame de cultura, que leva mais dias, mas confirma o tipo de fungo e direciona o tratamento. Por fim, se as micoses vivem voltando, vale checar contato com pets, compartilhar toalhas ou uso de calçados úmidos, porque esses hábitos facilitam a reinfecção.
Tratamento: antifúngico correto + secagem rigorosa
Casos leves e localizados respondem a cremes/loções de azol (clotrimazol, miconazol, cetoconazol) ou alilaminas (terbinafina, naftifina) por 2–4 semanas, e por 7–10 dias após a aparente cura. Já tínea capitis, onicomicose extensa, cruris/pedis disseminadas e quérion exigem terapia oral (ex.: terbinafina, itraconazol) conforme avaliação.
Em paralelo, reduza a umidade: seque dobras, troque meias/roupas suadas, use pós secativos, higienize toucas/bonés e esterilize materiais de manicure. Além disso, trate focos acompanhantes (pé de atleta + onicomicose), pois a reinfecção é frequente.
Por fim, complete o tempo prescrito mesmo com melhora precoce; desse modo, você diminui recidivas, protege contatos e evita cronificação.

Cuidados práticos para prevenir recidivas
Higienizar e trocar
Lave e seque bem toalhas, roupas íntimas e de treino; portanto, evite compartilhar itens pessoais.
Chinelos em locais úmidos
Use chinelos em vestiários/piscinas; assim, você reduz contato com superfícies contaminadas.
Pets e convivência
Lesões anulares em animais pedem avaliação veterinária; além disso, trate todos os contactantes quando indicado.
Adjuvantes úteis
Xampus/loções antifúngicas como adjuvantes em capitis/pedis; desse modo, aceleram a resposta clínica.

Tínea x outras condições: diferenciais rápidos
Dermatite atópica: eczema crônico em dobras, sem “borda ativa” anular; assim, melhora com anti-inflamatórios tópicos.
Psoríase: placas bem delimitadas com escamas espessas e prateadas; portanto, tende a poupar áreas interdigitais úmidas.
Pitiríase versicolor: manchas que clareiam/escurecem com escama fina; além disso, não formam anéis ativos.
Candidíase/intertrigo: áreas úmidas com pústulas satélites em dobras; desse modo, o tratamento difere.
Dermatite seborreica: descamação amarelada em couro cabeludo, sobrancelhas e cantos do nariz; assim, não há anel com borda ativa e costuma melhorar com controle de oleosidade.
Lúpus eritematoso subagudo: lesões anulares ou em “placas” fotossensíveis nas áreas expostas; portanto, não têm borda ativa típica da tínea e pedem avaliação médica e fotoproteção rigorosa.
Tínea: prevenção contínua e rotina seca
A tínea é comum e, embora incômoda, responde muito bem quando unimos tratamento adequado e hábitos secos. Portanto, trate completamente, evite compartilhar objetos e monitore focos acompanhantes (pé/unha/couro cabeludo). Se houver dor intensa, secreção, quérion ou falha terapêutica, procure avaliação; desse modo, ajustamos a estratégia e evitamos cicatriz e novas transmissões.
FAQ — Tínea (Micoses por Dermatófitos)
Tínea: Conceitos & Diagnóstico
O que é tínea?
É uma infecção fúngica superficial causada por dermatófitos que atingem pele, couro cabeludo e unhas; portanto, costuma responder bem ao tratamento adequado.
Tínea é contagiosa?
Sim. Transmite-se por contato direto com pele/escamas infectadas ou indireto por toalhas, pentes, bonés e pisos úmidos; assim, a higiene compartilhada é essencial.
Quais são os sintomas típicos?
Placas em anel com borda ativa e centro mais claro, coceira, descamação; em capitis, falhas de cabelo e, às vezes, quérion doloroso.
Como diferenciar de dermatite atópica ou psoríase?
Na tínea há borda ativa que avança perifericamente; por outro lado, eczema e psoríase não formam anéis típicos. Se houver dúvida, faça exame micológico.
Como o médico confirma o diagnóstico?
Com exame clínico e, quando necessário, raspado com KOH, cultura e, em capitis, lâmpada de Wood; desse modo, direciona-se o antifúngico correto.
Preciso fazer exames sempre?
Nem sempre. Lesões típicas e localizadas podem ser tratadas empiricamente; entretanto, casos extensos, recorrentes ou atípicos pedem confirmação laboratorial.
Tipos de Tínea & Manifestações
O que é tinea corporis (corporal)?
Placas anulares em tronco e membros com borda escamosa; portanto, costuma responder a antifúngico tópico por 2–4 semanas.
O que é tinea pedis (pé de atleta)?
Descamação e fissuras interdigitais ou na planta; além disso, o suor e o tênis fechado favorecem recidivas se a secagem não for rigorosa.
O que é tinea cruris (virilha)?
Placas dolorosas/pruriginosas na virilha que poupam o escroto; assim, roupa leve e pós secativos ajudam no controle.
O que é tinea capitis (couro cabeludo)?
Escamação com falhas de cabelo; em alguns casos há quérion inflamado. Em geral, requer antifúngico oral e xampu adjuvante.
O que é tinea unguium (onicomicose)?
Unhas espessas, amareladas e friáveis; portanto, o tratamento pode ser prolongado e, às vezes, sistêmico.
O que é tinea nigra?
Manchas acastanhadas nas palmas/plantas sem inflamação; assim, responde bem a antifúngicos tópicos.
Tínea: Tratamento & Tempo de Cura
Qual é o tratamento de primeira linha?
Cremes/loções de azóis (clotrimazol, miconazol, cetoconazol) ou alilaminas (terbinafina, naftifina) nas formas localizadas.
Quando usar antifúngico por via oral?
Em tínea capitis, onicomicose extensa, lesões disseminadas ou falha do tópico; desse modo, avalia-se terbinafina/itraconazol conforme o caso.
Por quanto tempo devo tratar?
Geralmente 2–4 semanas e 7–10 dias além da aparente cura; assim, você reduz recidivas e interrompe o contágio.
Posso usar corticoide tópico para aliviar?
Evite corticoide isolado: ele mascara a lesão e piora a micose (tinea incognito). Portanto, priorize antifúngico e orientação médica.
O tratamento caseiro com vinagre funciona?
Não há evidência suficiente; além disso, pode irritar a pele. Prefira antifúngicos seguros e prescritos.
Quando devo retornar ao médico?
Se não houver melhora em 2–3 semanas, se houver dor intensa, secreção, quérion ou acometimento de unhas/couro cabeludo.
Tínea: Higiene, Prevenção & Recidivas
Como evitar pegar ou espalhar tínea?
Não compartilhe toalhas, pentes, bonés e calçados; além disso, use chinelos em vestiários e piscinas.
Secagem e roupas fazem diferença?
Sim. Seque bem dobras e espaços interdigitais, troque meias/roupas suadas e prefira tecidos respiráveis; assim, você reduz a umidade.
Preciso tratar todos em casa?
Contactantes com lesões devem ser examinados; entretanto, medidas coletivas (higiene, lavagem de roupas, limpeza de superfícies) ajudam a cortar a transmissão.
Animais de estimação podem transmitir?
Podem. Lesões anulares em pets exigem avaliação veterinária; portanto, trate o animal para evitar reinfecção.
Posso frequentar academia durante o tratamento?
Pode, mantendo higiene rigorosa: chinelos no vestiário, toalha própria, limpeza dos equipamentos e troca imediata de roupas úmidas.
Como diminuir recidivas no pé de atleta?
Alterne calçados, use pós secativos, troque meias ao suar e trate onicomicose associada; desse modo, o foco de fungos é controlado.
Tínea: Últimas Matérias Publicadas

Me siga nas redes sociais! Certamente você verá muitas outras publicações sobre Tínea. Além disso, compartilho, constantemente, dicas exclusivas e novidades. Afinal, sua beleza importa!
Dermatologista na Barra da Tijuca – Especialista em Tratamentos Dermatológicos no Rio de Janeiro.

PERFIL
Dra. Ana Carulina Moreno
CRM: 52.97133-2 | RQE: 21135
Graduada pela Faculdade de Medicina da USP, eleita a melhor do país pelo CWUR.
Residência em Dermatologia pelo HC-USP; Título de Especialista SBD/AMB.
Clínica de Dermatologia e Estética Avançada na Barra da Tijuca – Especialista em Tratamentos Estéticos, Faciais e Corporais no Rio de Janeiro.
# Tínea
Conheça meu Instagram
Acompanhe meu dia a dia como dermatologista e, além disso, veja os bastidores da clínica e conteúdos exclusivos sobre estética, saúde da pele e autocuidado.